"렌비마 요양급여 삭감, 법원은 병원 손 들어줬다"... 의학적 판단은 어디까지 인정될까?
안녕하세요.
메디슨 인사이트를 통해 요양기관 운영에 필요한 정보를 전해드리는 메디슨 가이드입니다 :)
지난 7월 간세포암 환자에게 투여된 간암 치료제 렌비마가 건강보험 급여 기준에 맞지 않는다며 진료비 700만 원가량이 삭감된 사례에 대해 법원이 병원 측 손을 들어준 판결이 나왔습니다.
(출처: 의협신문)
이번 사례는 병∙의원에서 자주 발생하는 약값 삭감 문제와 급여 기준 해석에 있어 어떤 점을 조심해야 하는지 잘 보여주고 있습니다.
급여 삭감 사유는 '적응증 불인정'
(출처: 한국에자이)
심사평가원은 해당 대학병원의 렌비마 처방에 대해 간 외 전이 소견이 확인되지 않았고, 수술 또는 국소치료가 어려운 경우라는 판단 근거가 충분하지 않다는 이유로 요양급여비용 약 713만 원을 감액했습니다.
특히, 해당 환자에게 다학제 진료나 협의 진료 없이 국소치료가 불가능하다고 판단한 점을 문제 삼아 급여 기준에 부합하지 않는다고 봤습니다.
법원은 '의학적 판단의 자율성' 강조
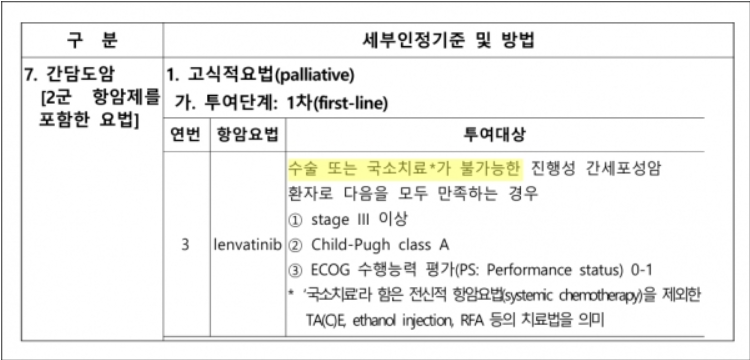
암 환자에게 처방 투여하는 약제에 대한 인정기준 중 렌비마 기준 (출처: 의협신문)
그러나 서울행정법원은 병원 측의 손을 들어주며 삭감 처분을 취소했습니다.
재판부는 다음과 같은 점을 근거로 들었는데요.
✔︎ 간세포암 4기 및 림프절 전이 소견이 있었고, 이에 따라 의료진이 국소치료가 불가능하다고 판단한 것은 의학적 판단에 기초한 결정이라는 점
✔︎ PET=CT 검사에서 전이 소견이 뚜렷하지 않더라도 림프절 크기 감소 및 진료기록 종합 시, 전이로 볼 가능성이 있다고 본 점
✔︎ 다학제 진료가 없었다는 이유만으로 의학적 판단 자체를 부정하는 건 부적절하다는 취지
실무 대응에 참고할 점
심평원의 삭감은 단순한 진료비 감액에 그치지 않고, 건강보험급여 지급 지연과 현금 흐름 불안정으로 이어져 병∙의원 운영 전반에 영향을 줄 수 있습니다.
특히 항암제∙희귀질환 치료제∙고가 약제의 경우, 삭감 시 단건으로도 수백만 원에서 수천만 원 규모의 금액 차이가 발생할 수 있어 병원 재무 안정성과 직결되는 민감한 영역입니다.
이번 레비마 사례처럼 다학제 진료 여부, 전이 판단, 진단 근거 기재 여부 등 의료진의 판단에 다양한 해석이 가능한 경우에는 심평원과 병원 간의 시각 차이로 인해 삭감 또는 이의제기 상황이 발생할 수 있습니다.
따라서 실제 삭감 리스크를 줄이기 위해서는 아래와 같은 사전 대응이 중요합니다.
1. 의학적 판단 근거는 진료기록에 명확히 기재
2. 전이 여부는 영상∙조직 검사 등 다양한 근거를 통해 확인
3. 필요시 협진∙다학제 진료 과정도 기록 및 고려
4. 급여 기준 변화 및 심사 사례는 지속적인 모니터링
심사 삭감은 특정 상황에서만 발생하는 것이 아니라 청구 기준을 준수했더라도 매월 반복적으로 나타날 수 있습니다.
이로 인해 보완청구나 정정청구가 필요해지면 건강보험급여 지급이 지연되어 병∙의원의 현금 흐름에 영향을 줄 수 있습니다.
이처럼 예측하기 어려운 심사 환경 속에서 일부 병∙의원과 약국은 건강보험급여 팩토링 서비스를 활용하여 보다 안정적인 현금 흐름을 관리하고 있습니다.
메디슨(Medison)은 병∙의원과 약국이 본연의 진료와 운영에 집중할 수 있도록, AI 기반 데이터를 활용해 건강보험급여 청구채권을 은행에 양도하고 즉시 현금화할 수 있도록 지원하는 서비스입니다.
제휴 금융기관을 통해 선지급이 이루어지며, 메디슨은 이 절차를 간편하고 안전하게 이용할 수 있도록 돕고 있습니다.
앞으로도 병∙의원과 약국이 보다 안정적인 환경에서 진료와 운영에 집중할 수 있도록, 다양한 실무 지원과 정보 제공을 이어갈 예정입니다.
감사합니다.